Mécanismes moléculaires et biochimiques de la régénération cardiaque via les cellules souches: Le rôle des biomatériaux
Introduction
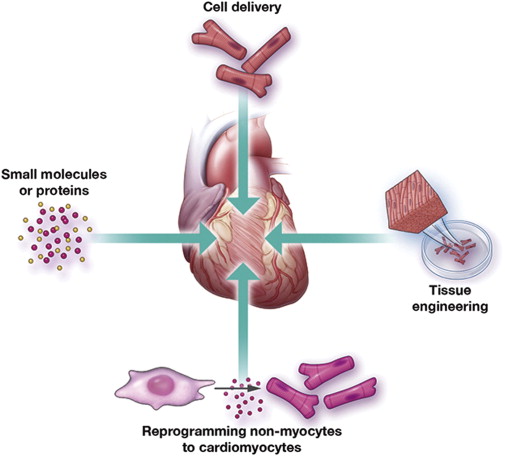
Maladies cardiovasculaires (CVD) restent la première cause de mortalité dans le monde. Malgré les progrès des traitements médicaux, le coeur’s la capacité de régénération intrinsèque est limitée, en particulier après un infarctus du myocarde (MI). Les thérapies basées sur les cellules souches sont apparues comme une approche prometteuse pour réparer et régénérer les tissus cardiaques endommagés. Cependant, des défis tels qu’une mauvaise survie cellulaire, greffe limitée, et une intégration fonctionnelle inadéquate entravent leur application clinique. Les biomatériaux ont été identifiés comme des composants essentiels pour améliorer la thérapie par cellules souches en fournissant un microenvironnement favorable qui favorise la survie cellulaire., différenciation, et intégration tissulaire.
1. Biomatériaux dans la réparation cardiaque à base de cellules souches
1.1 Importance des biomatériaux
Les biomatériaux servent d’échafaudages qui soutiennent la fixation des cellules souches, prolifération, et différenciation. Ils imitent la matrice extracellulaire (MEC) de tissu cardiaque natif, fournir des signaux structurels et biochimiques essentiels à la régénération des tissus. Les biomatériaux idéaux devraient posséder:
- Biocompatibilité: Non toxique et non immunogène.
- Biodégradabilité: Se dégrader à un rythme qui correspond à la formation des tissus.
- Propriétés mécaniques: Correspond à la rigidité du myocarde natif pour faciliter une contraction appropriée.
- Bioactivité: Favoriser l’adhésion et la différenciation cellulaire.
1.2 Types de biomatériaux
- Biomatériaux naturels: Collagène, fibrine, acide hyaluronique.
- Biomatériaux synthétiques: Poly(acide lactique-co-glycolique) (PLGA), polycaprolactone (PCL), polyéthylèneglycol (CHEVILLE).
- Biomatériaux composites: Combinaison de matériaux naturels et synthétiques pour exploiter les avantages des deux.
2. Thérapie par cellules souches dans la régénération cardiaque
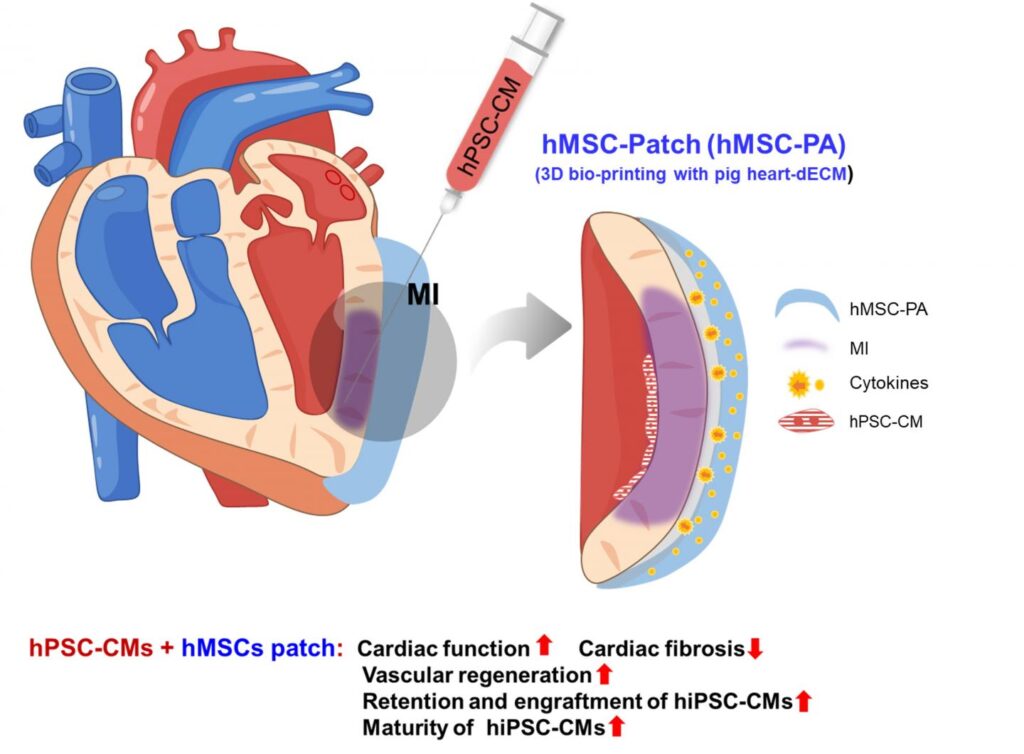
2.1 Mécanismes d'action
Les cellules souches contribuent à la réparation cardiaque grâce à:
- Différenciation directe: Conversion en cardiomyocytes, cellules endothéliales, ou cellules musculaires lisses.
- Effets paracrines: Sécrétion de facteurs bioactifs qui modulent l'environnement local, favorisant l'angiogenèse, réduire l'apoptose, et améliorer le remodelage des tissus.
2.2 Types de cellules souches utilisées
- Cellules souches embryonnaires (ESC): Cellules pluripotentes capables de se différencier en tous types de cellules.
- Cellules souches pluripotentes induites (iPSC): Cellules somatiques reprogrammées aux capacités pluripotentes.
- Cellules souches mésenchymateuses (MSC): Cellules multipotentes aux propriétés immunomodulatrices.
- Cellules progénitrices cardiaques (CPC): Cellules ayant le potentiel de se différencier en types de cellules cardiaques.
3. Mécanismes moléculaires et biochimiques
3.1 Voies de signalisation
La différenciation et la fonction des cellules souches sont régulées par plusieurs voies de signalisation clés:
- Voie Wnt/β-caténine: Impliqué dans la différenciation des cardiomyocytes.
- Signalisation par encoche: Régule les décisions relatives au destin des cellules pendant le développement cardiaque.
- Protéines morphogénétiques osseuses (PGB): Favoriser la différenciation des cellules progénitrices cardiaques.
- Facteurs de croissance des fibroblastes (FGF): Stimuler l'angiogenèse et la réparation des tissus.
3.2 Signalisation paracrine
Les cellules souches sécrètent divers facteurs qui influencent le microenvironnement cardiaque:
- Facteur de croissance endothélial vasculaire (VEGF): Favorise l'angiogenèse.
- Facteur de croissance des hépatocytes (HGF): Stimule la prolifération et la survie cellulaire.
- Facteur de croissance analogue à l'insuline (IGF): Améliore la croissance et la différenciation cellulaire.
4. Échafaudages d’ingénierie de biomatériaux pour la livraison de cellules souches
4.1 Considérations sur la conception des échafaudages
Des échafaudages efficaces devraient:
- Imitez l'ECM: Fournir une structure 3D qui soutient la croissance cellulaire.
- Incorporer des molécules bioactives: Libérez des facteurs de croissance pour améliorer la fonction des cellules souches.
- Soyez électriquement conducteur: Faciliter la synchronisation des cardiomyocytes dérivés de cellules souches avec le tissu hôte.
4.2 Systèmes de livraison
- Hydrogels injectables: Permet un accouchement mini-invasif et s'adapte à la zone infarcie.
- Réseaux de micro-aiguilles: Assure une libération contrôlée de cellules et d’agents bioactifs.
- 3Échafaudages imprimés D: Offrez un contrôle précis sur l’architecture et la composition de l’échafaudage.
5. Défis de la conception de biomatériaux pour les applications cardiaques
Malgré les progrès, plusieurs défis demeurent:
- Imiter le microenvironnement cardiaque natif: Le coeur’sa structure et sa fonction complexes sont difficiles à reproduire.
- Assurer la stabilité de l'échafaudage à long terme: Les matériaux doivent se dégrader à un rythme correspondant à la formation des tissus.
- Réaliser l’intégration fonctionnelle: Les échafaudages doivent s’intégrer électriquement et mécaniquement au tissu hôte.
6. Orientations futures du développement des biomatériaux
- Biomatériaux intelligents: Réactif aux stimuli environnementaux (PAR EX., pH, température).
- Bio-impression: Créer des structures tissulaires complexes avec une haute précision.
- Modification des gènes: Améliorer la fonction des cellules souches grâce à la technologie CRISPR/Cas9.
7. Conclusion
Les biomatériaux jouent un rôle central dans l’amélioration de l’efficacité des thérapies à base de cellules souches pour la régénération cardiaque. En fournissant un microenvironnement favorable, ils facilitent la survie des cellules souches, différenciation, et intégration dans le tissu hôte. La poursuite de la recherche et du développement dans le domaine de la science des biomatériaux est essentielle pour surmonter les défis existants et traduire ces thérapies en pratique clinique..
Références
- Cambria, E., et autres. (2017). Thérapie translationnelle par cellules souches cardiaques: passer des types de cellules de première génération aux types de cellules de nouvelle génération. npj Médecine Régénérative, 2, 17. https://www.nature.com/articles/s41536-017-0024-1
- Croc, J., et autres. (2022). Ingénierie thérapeutique à base de cellules souches pour la réparation cardiaque. Nature Reviews Cardiologie, 19(10), 613-630. https://pubmed.ncbi.nlm.nih.gov/35863282/
- Vasu, S., et autres. (2021). Approches basées sur les biomatériaux pour la régénération cardiaque. Frontières de la bioingénierie et de la biotechnologie, 9, 671. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8636758/
- Liu, M., et autres. (2025). Régénération et réparation cardiaque: mécanismes moléculaires. Nature Reviews Biologie cellulaire moléculaire, 26(1), 1-15. https://www.nature.com/articles/s41580-024-00792-2
Images
- Chiffre 1: Thérapie par cellules souches pour les maladies cardiaques
- Chiffre 2: Évolution des thérapies régénératives cardiaques translationnelles
- Chiffre 3: Thérapie par cellules souches cardiaques et promesse de régénération cardiaque
- Chiffre 4: Nouvelle thérapie à double cellule souche améliorant la régénération cardiaque
- Chiffre 5: Jeune de cœur: Combiner des stratégies pour rajeunir les mécanismes endogènes de réparation cardiaque

